甲状腺とは

甲状腺とは、首の前面(のどぼとけの骨よりやや下方)にある重さ20gほどの小さな臓器のことです。
この臓器の形は蝶が羽を広げたように左右に大きく分かれています
なお、甲状腺の機能や形に問題のない場合、柔らかいため実際にはどこにあるのかはわかりません。
しかしながら甲状腺が少しでも腫れてきますと手で触ることができます。
さらに症状が進んで、ある程度以上に腫れてしまいますと、首を見ただけでその腫れが目立つようになってきます。
そのため「首の腫れ」に気付き、または他の方から指摘されて甲状腺疾患の検査をする方もおられます。
● 甲状腺の役割
甲状腺の役割は「体の新陳代謝を促進するホルモン(甲状腺ホルモンといいます)を分泌」することです。
● 甲状腺ホルモンとは
食べ物として摂取された各栄養素は、体の組織を作るために利用されたり、身体を動かすエネルギーになったりします。
甲状腺ホルモンには、このような身体の新陳代謝を促進したり、スムーズにする働きがあります。
甲状腺ホルモンには、ヨウ素の元素を4つ持っているサイロキシン(T4)と、3つ持っているトリヨードサイロニン(T3)の2種類があります。 甲状腺では主にT4を作っていて、このT4が肝臓などにいってT3になり、これが身体に必要なホルモンの働きを促進することになります。
甲状腺疾患による症状
甲状腺の機能異常、つまり甲状腺の働きが思わしくなくなると様々な症状が現れます。
心臓病や糖尿病、更年期障害、うつ病、認知症など、別の病気と間違われやすい症状も発現します。
次のような症状があれば甲状腺の病気かどうか一度検査されることをお勧め致します。
● 甲状腺疾患の主な症状
- 首の前(のどぼとけの下のあたり)が腫れてきた
- 眼球が出てきた
- 安静にしているのに鼓動が激しい
- 手先が震える
- 暑がりになった
- のどが渇き、汗をたくさんかく
- よく食べているのに痩せてきた
- イライラしやすくなった
- 落ち着きがなくなった
- 冷え症になった
- 皮膚がカサカサになった
- 体が重い
- だるさを感じる
- 食欲がないのに太ってきた
- 起床時に顔や手がむくむ
- 便秘をしやすくなった
- 昼間も眠く、居眠りをするようになった
- 脈がゆっくり静かになった
- 生理不順になった
- 首にしこりが気になるようになった
など
バセドウ病
● バセドウ病とは
バセドウ病とは、甲状腺を異常に刺激する物質が体内で作られ、この物質が原因で甲状腺ホルモンが大量に作られてしまう病気です。
男性より女性に多くみられる病気です。
バセドウ病の明確な原因はわかっていません。
原因が不明のため、根本的に治療することは難しいこともありますが、適切な治療を受けることで甲状腺ホルモンをコントロールすることができます。
その結果、健康な人と変わらない生活も可能となります。
● バセドウ病を放置しておくと
バセドウ病を治療もせずに放置しておくと、心臓病や甲状腺クリーゼのような命に関わる病気を引き起こしたり、女性では流産や早産の危険が高くなったり、さらには胎児に影響が出ることもあります。
そのため他の病気と同様にバセドウ病も早期に発見し、治療することが大切です。
● バセドウ病の主な症状
バセドウ病では、次の3つの症状が代表的です。
- 甲状腺腫
- 眼球突出
- 甲状腺ホルモンの過剰によって起こる各症状(動悸など)
以下に各々の症状についてご説明致します。
(1) 甲状腺腫
甲状腺腫は甲状腺が腫れている状態のことです。
甲状腺腫には、甲状腺全体がそのままの形で腫れる「びまん性甲状腺腫」と、部分的にしこりができる「結節性甲状腺腫」があります。
バセドウ病の場合は、「びまん性甲状腺腫」の方になります。
腫れの程度には個人差がありますが、一般的に若年の方が大きく腫れやすい傾向があります。
この場合、首の前面が全体的にふくらみ、首は一見太くなったように見えます。
甲状腺腫の大きな方はお薬による治療が難しく、手術や放射性ヨウ素治療(アイソトープ)の適応となる場合が多いです。
(2) 眼球突出
よくバセドウ病は眼の出る病気といわれますが、眼球突出は実際にはそう多くはありません。
発病前と比べて、はっきりわかるほど眼が出てくる人は概ね2割ほどです。
また眼球が突出しなくても、上の瞼が腫れたり(眼瞼腫張)、瞼が上の方に引っ張られるため目が大きくなったように見える(眼瞼後退)こともあります。
バセドウ病による目の異常を「バセドウ眼症」といいます。
眼瞼後退は甲状腺機能亢進症と関係のあることが多く、薬を用いて甲状腺ホルモンを正常にするとよくなることがあります。
なお、眼球が突出するのは、眼球の後にある脂肪組織や眼球を動かす筋肉の体積が、炎症やむくみによって増えることが原因です。
その結果、眼球が前方に押し出されます。
このような眼の症状は、甲状腺の機能異常の程度とは必ずしも一致しません。
甲状腺機能障害が進んでも、眼にはまったく異常が出ない方もおられますし、逆に眼が突出していても、病状の進行の程度が軽い方もおられます。
甲状腺機能の異常と眼球突出がどのように関係しているのかにつきましては今のところよくわかっていないのが現状で、治療もバセドウ病に対する治療と眼に対する治療として双方からのアプローチが必要となります。
したがって、バセドウ病治療によって甲状腺の状態がよくなっても、眼の症状も一緒によくなるとは限りませんが、長い間に次第に目立たなくなっていくことは期待できます。
(3) 甲状腺ホルモンの過剰分泌
バセドウ病に伴う症状の中で日常生活に一番大きな影響を与えるのは、甲状腺ホルモンの過剰によって起こる症状といえます。
甲状腺ホルモンは、体の新陳代謝を活発にするホルモンです。
したがって、甲状腺ホルモンが過剰に分泌される状態にあるバセドウ病の患者様は、一見健康的でお肌の調子もよく、元気そうに見えます。
しかし新陳代謝が異常に活発であるということは、多くのエネルギーを消費しているといえます。
例えば安静にしている時も、走っている時と同じくらいエネルギーを消費している状態なのです。とにかく疲れやすいというのもこの病気の人に多い症状といえます。
● バセドウ病の検査方法
バセドウ病の検査は、血液検査が中心となります。
血液検査では、血液中の甲状腺ホルモンの量を測定し、過剰分泌されているのかどうかを調べることが目的です。
またバセドウ病であれば、甲状腺を刺激する特殊な抗体が血液の中から検出されます。
この抗体が存在すれば、バセドウ病と診断されます。
多くの方は血液検査で診断がつきますが、なかには血液検査だけでは診断がつかない方もおられます。
その場合は、アイソトープ検査を実施します。
これは、ヨウ素が甲状腺ホルモンの材料であることを利用したもので、実際の検査方法としては、患者様にヨウ素のアイソトープ(放射性ヨウ素)を服用してもらい、時間をおいてそれらのアイソトープが甲状腺に集まるかどうかを画像的に確認します。
バセドウ病の場合は、甲状腺ホルモンを大量に作るために甲状腺に非常に多くの放射性ヨウ素が集まります。
※ アイソトープ検査の注意点
アイソトープ検査を受ける場合は、検査7日前からヨウ素の多い食品は避けていただく必要があります。
具体的には、海草類やヨウ素を含む薬、うがい薬などの使用を避けて頂きます。
ヨウ素の摂取を制限していただくことによって正しい診断をすることができます。
● バセドウ病の治療方法
バセドウ病の治療では甲状腺ホルモンが過剰に分泌されないことに主眼を置いた治療を行います。
バセドウ病の治療法には主に以下の3つがあります。
- 内服薬治療
- 放射性ヨウ素治療(アイソトープ)
- 手術治療
どの治療法を選ぶかは、患者様ごとの病状や年齢、生活環境などによって変わります。
以下に各々の治療法につきましてご説明致します。
(1) 内服薬治療
甲状腺ホルモンの分泌を低減させる薬(抗甲状腺薬)を、規則的に内服する治療法です。
それぞれの患者様の状態に応じて、適切な量の薬を飲んでいれば、概ね1~3カ月で、血液中の甲状腺ホルモンの濃度が正常に安定します。
この状態になりますと自覚症状の消失が認められます。
内服薬の治療で大切なことは、定期的に甲状腺ホルモンの量を測定しながら、適切な量の薬を服用することです。
バセドウ病の症状がコントロールできていれば、抗甲状腺薬の内服量は徐々に減少していき最終的には服用の中止を検討していきます。
内服薬の副作用
かゆみ、皮疹
薬を服用してから、2~3週間以内に多く見られます。
なお、数ヶ月してから発症するかゆみや皮疹は、内服薬が原因では無い事が多いです。
副作用発症の確率はおおむね1割程度といえます。
かゆみだけの場合や一部分に限定した発疹などであればかゆみ止めと一緒に服用すれば消失する場合もあります。
症状が強い場合は、薬の中止を検討する事もあります。
副作用が重症の場合は食道粘膜にまで炎症が起こったり、39℃ほどの熱を伴うこともあります。
肝機能異常
甲状腺機能亢進症だけでも肝臓の検査で異常がみられることがありますが、この場合は、薬を服用して甲状腺機能が正常になれば治ります。
薬の副作用の場合は、飲み始めておおむね2週間~3ヶ月目ぐらいまでに起こります。
一時的な軽度の異常であれば自然に、もしくは薬の減量に伴って改善することもありますが、肝機能異常が急激に悪化する場合などは、薬の注が必要とこともあります。
無顆粒球症
白血球の中の顆粒球という細菌を殺す細胞がなくなってしまう副作用です。
発症頻度は0.1%ほどです。
薬を飲み始めてからおおむね2週間~3ヶ月以内に稀に起こることがありますが、それ以後に起こる場合もありますので注意が必要です。
これは非常に危険な副作用で、放置していると命にかかわることもあります。
症状は強い喉の痛みと高熱ですので、単なる風邪と誤認して放置しないようにしなければいけません。
診断するためには、緊急の血液検査で顆粒球の数を調べる必要があります。
その他の稀な副作用
薬を服用して2~3週間以内に、発熱とともに関節痛が起こる場合があります。
この関節痛は痛むところが変わりますが、主に手足の関節にみられます。
また腎臓や肺の血管に炎症を起こすこともあります。
この副作用は、ひどい場合は肺から出血したり、腎不全を起こし透析が必要になる場合があります。
なお、服用開始後数年して発症する場合もあり、薬を飲んでいる間は常に注意が必要です。
(2) アイソトープ(放射性ヨウ素)治療
放射性ヨウ素を服用して、甲状腺に集まった放射性ヨウ素の働きで甲状腺の細胞の数を減らす治療法です。
甲状腺細胞の数が減少すれば、その結果分泌される甲状腺ホルモン量も少なくなります。
放射性ヨウ素カプセルの服用後、遅くても半年以内には甲状腺ホルモンの分泌は減少してきます。
手術のように傷が残らず、また薬より早く治る点がこのアイソトープ治療のメリットです。
デメリットは治療効果に個人差があるということです。ほとんどの方で治療効果は見られ甲状腺機能は改善傾向を示しますが、治療後の甲状腺の働きが正常範囲になるように治療をしても、甲状腺機能が改善しきらないことがあります。逆に甲状腺の機能低下を起こす可能性もあります。
しかし甲状腺の機能低下は、甲状腺ホルモン薬を服用していれば容易にコントロールできます。なお、甲状腺ホルモン薬には副作用はほとんどみられません。
アイソトープ治療の副作用
アイソトープ治療の放射線程度の量では、発がんなどのリスクがないことは統計的に証明されていますので、ご安心ください。
アイソトープ治療と眼の症状
アイソトープ治療により眼の症状が悪化することが、おおむね0.1%の割合で起こるとされています。
アイソトープ治療前に眼科的な検査を受け、治療が可能かどうか診断する必要があります。
(3) 手術治療
過剰にホルモンを分泌している甲状腺を外科的に切除する方法です。
ホルモンを分泌する甲状腺を切除することにより、ホルモンの分泌量を減少させることが出来ます。
※ 全身麻酔下で手術を行います。
手術療法の最終的な目標は内服薬を必要としない甲状腺機能の正常化にあります。
しかしながら残す甲状腺の量が多いと機能亢進症が再発し、少ないと機能低下症になるリスクもあります。
しかも、患者様ごとに適正な甲状腺の量は異なるため、残すべき適正な量を手術前に予測することは困難です。そのため甲状腺を全部取ってしまって、以降は甲状腺ホルモン剤を一定量で飲み続けるという方針もあります。
● バセドウ病の治療法の選び方
以上のように、3つの治療法にはそれぞれメリットとデメリットがあります。
その特長や甲状腺の腫れ、血液中の甲状腺刺激抗体などのほか、患者様ごとの生活や年齢、ご要望などを考えて、できる限り最適な治療法を選択することになります。
患者様ご自身も治療法ごとのメリット・デメリットをよくご検討頂き、どの治療法が一番自分に適切なのか、当クリニックと一緒に考えていきたいと思います。
橋本病
● 橋本病とは
橋本病は「慢性甲状腺炎」ともいわれております。
この病気は「自己免疫」の異常が原因で起きます。
発症の原因については残念ながらはっきりとわかっておりませんが、橋本病は特に女性に多くみられます。
なお、橋本病であっても甲状腺機能が基準値内であれば治療の必要はありませんが、甲状腺機能の低下がある場合には甲状腺ホルモン剤の補充が必要となります。
● 橋本病の主な症状
橋本病の主な症状には以下のようなものがあります。
(1) 甲状腺の腫れによる頸部前面の膨張化
橋本病の主な症状としては甲状腺の腫れによって首の太さが目立ってくることです。
甲状腺の腫れによる頸部の目立ちはバセドウ病の甲状腺腫と似ていますが、橋本病の方が甲状腺部分の形状が比較的硬く、且つ表面がゴツゴツしているものが多い傾向があります。
(2) 甲状腺機能低下による症状
橋本病により甲状腺の機能が低下している方はおおむね3割ほどです。
残る7割ほどの方は前述の橋本病による甲状腺の腫れは認められるものの甲状腺機能の低下はみられないこともあります。
橋本病による甲状腺機能の低下が原因の症状
むくみ
むくみは、甲状腺機能低下の主な症状の一つです。
また朝起床時に手や顔がこわばる感じがします。
さらに顔のむくみがひどいと瞼もむくんで、唇が厚くなり、舌が大きくなることもあります。
また粘膜もむくむことがあり、のどにむくみがでると声がしわがれて低くなります。
皮膚の乾燥
皮膚の表面が乾燥してカサカサになり、細かい粉がふいたような状態になります。
冷え性
甲状腺機能の低下により新陳代謝も低下し、全身の熱の産生が減るため、寒さに弱くなります。
逆に夏でも暑さをあまり感じず、汗をかきません。
食欲がないのに体重が増える
食欲がなくなり、摂取カロリーが少なくなりますが、新陳代謝も低下しているのでカロリー消費も減っており体重は増える傾向にあります。
脈がゆっくり静かになる
心臓の動きがゆっくり静かになり、脈を触れると数が少なく、弱く感じられます。
心臓を包む袋に水がたまったりするため、心臓が大きくなります。
無気力になる
ものごとに対する意欲や気力が減退し、また忘れっぽくなったり、行動的ではなくなったりします。
どこでもすぐ居眠りをするようになります。話をする時に口がもつれたり、ゆっくりしたしゃべり方になります。
月経や妊娠等の異常
月経の量が多くなったり、長く続くことがあります。
治療しないでいると妊娠しても流産しやすくなる人もいます。
類似症状の疾患について
上記のような橋本病の症状は、他の病気の症状とも多くの場合に類似しております。
特に心臓病や腎臓病、糖尿病等の慢性疾患のほか、うつ病や婦人科系疾患等の症状とも共通しているところがあります。
そのため他科を受診されて症状が改善されない場合は橋本病等の甲状腺疾患の異常を疑い、甲状腺専門医を受診することで症状が改善することが多々あります。
● 橋本病の検査方法
橋本病の診断には甲状腺腫があることと同時に、甲状腺ホルモンの産生が高まっていないこと(バセドウ病ではないこと)の確認が必要です。
甲状腺機能の検査
甲状腺機能を調べるためには、血液中の甲状腺ホルモン濃度の測定をします。
また下垂体から分泌される甲状腺刺激ホルモン(TSH)の測定も重要です。
少しでも甲状腺ホルモンの不足があると、それを下垂体が敏感に感じてTSHの分泌を増やし、血液中の濃度が上がります。
つまりTSHの濃度が少しでも高ければ、甲状腺ホルモンの不足があるということになり、甲状腺の機能が低下していることがわかります。
また甲状腺機能低下症では血中のコレステロールが増えるため、このことから甲状腺機能低下症が見つかることもあります。
甲状腺の抗体の検査
甲状腺腫があり、なおかつ甲状腺機能の低下があれば橋本病を罹患している可能性は高いのですが、甲状腺機能に異常がない場合は、「甲状腺の組織成分に対する抗体」があるかないかで診断します。これも血液で調べます。
細胞検査
血液検査で抗体を調べてもはっきりしない時には、細胞の検査をする場合もあります。
※ 甲状腺の細胞を細い注射針を使って吸い出します。
● 橋本病の治療方法
橋本病治療の必要性
橋本病により甲状腺の腫れがあっても、その機能が正常であればホルモンは過不足なく分泌され、そのため体にも影響がないので治療を急ぐ必要はありません。
しかし甲状腺の機能低下がある場合には治療が必要です。
自覚症状を覚えなくても、甲状腺ホルモン不足が長期間続くと心臓の働きが悪くなったり、肝臓の機能が低下するなど、新陳代謝の低下による影響が様々な臓器に出てきます。
また血液中のコレステロールの濃度が上がって、動脈硬化を早め、心臓病や脳卒中などの重篤な病気につながりかねません。
橋本病の治療とその効果
甲状腺の機能低下症の治療方法は、体で分泌できない分の甲状腺ホルモンを薬で補うことです。
ご高齢者や心臓に病気のある人、機能低下が著しい人は、少量から服用を始め、慎重に増量します。
甲状腺ホルモン薬は適量を服用していれば副作用はありませんが、体にとって必要な量のホルモンであっても、急に服用すると心臓に負担がかかることがあるからです。
そして治療を続けるうちに、血液中の甲状腺ホルモンやTSH(甲状腺刺激ホルモン)の濃度が正常になり、甲状腺機能低下による症状が消失していきます。
甲状腺腫は、初めから小さい場合は治療でほとんど消えてしまうことがありますが、大きい場合にはある程度小さくなったあと、そのままの大きさで残ることもあります。
数ヶ月中には患者様ごとに適した薬の量が判明し、その後はその量の服用を続けますが、定期的に血液検査をして服用量を調節することもあります。
亜急性甲状腺炎
● 亜急性甲状腺炎とは
甲状腺の病気は、甲状腺が腫れても痛みを伴わない場合も多いのですが、亜急性甲状腺炎は痛みを伴います。
「亜急性」というのは、急性と慢性の中間と言う意味で、慢性ほどではないにしても、急性よりは長く続くという意味です。
甲状腺が腫れて痛みを伴いますが、治りやすく、再発することも非常に稀な病気です。
この病気は、女性は男性の10倍以上罹患やすく、30歳代、40歳代の女性の患者様が圧倒的に多いことが特徴です
亜急性甲状腺炎の原因ははっきりしませんが、よく鼻やのどの炎症に続いて起こることがあります。
そのためにウイルスが原因ではないかといわれています。
※ 他人に感染する心配はありません。
● 亜急性甲状腺炎の症状
亜急性甲状腺炎は、甲状腺の腫れとともに痛みや発熱も伴うため、非常に診断しやすい病気といえます。
甲状腺の腫れは、多くの場合、左右どちらが硬く腫れ、押すと痛みを感じます。
症状によりましては触るとひどい痛みを感じることもあります。
また甲状腺の痛みと腫れの部位は左右交互に移動することもあります。
亜急性甲状腺炎は、甲状腺の機能亢進(過剰に甲状腺の機能が活発になること)を伴うことも多くあります。
そのためバセドウ病と同じように動悸や息切れ、発汗、倦怠感などの症状が現れますが、バセドウ病とは亢進の原因が異なります。
バセドウ病の場合は、甲状腺が甲状腺ホルモンを過剰に合成して血液中に分泌していますが、亜急性甲状腺炎の場合は、炎症によって甲状腺の組織が破壊されることで、甲状腺に蓄えられていた甲状腺ホルモンが急激に血液中に流れ出して濃度が高くなります。
したがって抗炎症薬で破壊を抑えれば、血液中の甲状腺ホルモンは徐々に正常化していきます。
● 亜急性甲状腺炎の検査と治療方法
甲状腺の腫れによる痛みや発熱などの症状がはっきりしているため、亜急性甲状腺炎の診断は上述の通り比較的容易に可能です。
血液検査をすると赤血球沈降速度(赤沈)が異常に低下していることや炎症によってCRPの値が上昇していることでわかるので、検査ではこれが一つの診断基準になります。
このほかアイソトープ検査をすると、甲状腺にヨウ素が取り込まれていないことがわかるので、甲状腺の機能が亢進していてもバセドウ病と区別できます。
亜急性甲状腺炎の治療は、副腎皮質ホルモン剤が非常によく効きます。
たいてい服用した翌日には、痛みも消失し、熱も下がります。
しかしすぐに服用をやめてしまうと、症状がぶり返すことがあるので、時間をかけて様子を見ながら、徐々に薬の服用量を減らしていきます。また、順調に治療出来ていても、薬の減量に伴い痛いところが移動したり、熱などの症状がぶり返すこともありますでの定期的なチェックが必要です。
元来、自然に治癒する病気なので、慢性化することもなく、さらに再発もほとんどのケースでありません。
痛みや発熱などの症状が激しい時期は、なるべく安静にして入浴も控えた方がよいでしょう。
食べ物は特に制限はありません。
甲状腺の腫瘍
● 甲状腺のしこり
甲状腺にしこり(腫瘍)ができたとしても、めったに機能の異常を伴わず、悪性であっても多くは根治が期待できます。
甲状腺の腫れ方には、バセドウ病や橋本病などのように甲状腺全体がはれる「びまん性甲状腺腫」と甲状腺が部分的にしこりのように腫れる「結節性甲状腺腫」があります。
なお、甲状腺の腫瘍は、20歳代から50歳代くらいまでの女性に多く、しこりがあるだけで他には自覚症状がないことが特徴です。
甲状腺の腫瘍は、良性と悪性、さらに腫瘍とよく似た「過形成」という状態に分類されます。
過形成は正常組織と同じように細胞が増殖したもので良性の部類に入ります。
当然のことながら一番注意しなければならないのは癌などの悪性腫瘍です。
したがって甲状腺のしこりの検査では、良性か悪性かを鑑別することが重要になります。
しかし、仮に悪性腫瘍であったとしても、甲状腺の癌は比較的治しやすい癌といえます。
● 甲状腺のしこりの検査
甲状腺の腫瘍はしこりがあるだけで他には自覚症状がありません。
そのため、しこりの存在を確認した後、それが良性か悪性かを判断するための検査を行います。
まずは血液検査と超音波検査を行います。
必要に応じてCT検査も行います。
血液検査では甲状腺の働きのほか、橋本病などの疾患の合併がないかどうかを確認します。※甲状腺の腫瘍マーカーの検査なども行われますが、他臓器がんのように、がん細胞特有の物質はみつかっていません。
超音波検査やCT検査は画像診断といい、甲状腺の変化を外から観察します。
画像診断では主に甲状腺の形状やその変化から癌かどうかを判断しますが、細胞の変化まではわかりません。
そこで癌を確実に診断するためには、細胞が癌化しているかどうか、直接細胞をとって調べることが重要です。
これが細胞診です。
細胞診では、甲状腺のしこりに細い針を刺して細胞を取り、顕微鏡でその性質を判断します。
● 甲状腺のしこりの治療方法
良性腫瘍の治療
腺腫などの良性の腫瘍であることがはっきりすれば、そのまま放置しても生活の支障となることはありません。
また甲状腺ホルモン薬を服用していると、だんだんしこりが小さくなることもあるので、それでしばらく様子をみることもしばしばです。
しかし、しこりがあまりに大きかったり、目立って気になったりするようであれば、手術で摘出する場合もあります。
一方、同じ良性でもしこりがたくさんできる腺腫様甲状腺腫は、ある程度以上の大きさになると手術が必要です。
なぜなら、大きく成長したものは胸腔内まで入り込んだり、一部に癌が存在する恐れもあるからです。
なお、腺腫も腺腫様甲状腺腫も、時に「のう胞」を伴うことがあります。
これは、しこりの内容が液状になって溜まったものです。
液体は黄色透明なものから、チョコレート様のもの、ゼリー状のものなど様々です。
この場合は、注射器で内容物を吸い出すこともありますが、再び溜まってしまうことも多く、そのような場合はエタノールを注入して溜まらないようにすることもあります。
基本的に手術は必要ありません。
悪性腫瘍の治療
癌と診断された場合は手術が基本的な治療選択肢となります。
甲状腺の癌は進行が遅いため、たいていはリンパ節に転移した癌も含めてきれいにとることができます。
首の手術ということで、大変な手術ではないかと考える人もいますが、基本的には、胸部や腹部の手術と同じです。
ただし、頚部は神経や血管が集中しており、甲状腺自体も血流が多い臓器であるため、熟練した医師が注意して手術を行なうことが必要です。
術後には、甲状腺ホルモン薬を服用し再発を予防することがあります。
甲状腺ホルモンの分泌は、脳の下垂体から分泌される甲状腺刺激ホルモンによって促進され、逆に甲状腺ホルモンが増えすぎると甲状腺刺激ホルモンの分泌が抑えられます。
そして甲状腺刺激ホルモンには、良性悪性にかかわらず腫瘍細胞の増殖を促進する働きがあります。
こうしたメカニズムを利用したのが、甲状腺ホルモン薬を服用する治療です。
この治療では、少し多目の甲状腺ホルモン薬を服用することで、甲状腺刺激ホルモンの分泌を抑えて腫瘍細胞の増殖を防ぎ、再発する可能性を低くすることを目的としています。
肺や骨など遠くの臓器に転移している場合には、放射性ヨウ素治療(アイソトープ)を行うこともあります。
放射性ヨウ素には甲状腺に集まる性質があり、手術によって甲状腺を全摘してしまうと、肺や骨などへ転移した甲状腺がんに集まるようになります。
そして転移した甲状腺がんに取り込まれた放射性ヨウ素は、そこでベータ線を出し、内部からがん細胞を破壊していくのです。
放射性ヨウ素は、甲状腺の機能検査やバセドウ病の治療にも使われますが、がんの治療の場合はこれより多い量を使います。
甲状腺の病気と遺伝について
● 遺伝と甲状腺の病気も関係について
バセドウ病や橋本病、甲状腺腫瘍等は遺伝とも関係があるといわれています。
しかしながら甲状腺の病気の原因は遺伝だけはありません。
遺伝以外の何が原因なのかは実はわかっていないのです。
ただし、親子は遺伝子が完全に同じではないので、親子ともバセドウ病になる確率は一卵性双生児に比べて低いことがわかっています。
また遺伝していたとしても、一般的に女性に比べて男性の方が発病しにくい病気です。
● 遺伝による発病が心配な時、いつ受診すればいいのでしょうか。
遺伝子に異常があった場合、生後すぐに発病する病気もありますが、発病しないものも多くあります。
甲状腺の病気が発病するのは生まれてからかなり経った後のことが多く、幼児期や小児期の発病は稀です。
バセドウ病の患者様のうち、15歳未満の子どもはほんの3%にすぎません。
したがって、小さいうちはあまり神経質にならなくても大丈夫です。
心配されるようであれば甲状腺疾患の検査はお子様が小学校に入学された頃をお勧め致します。
なお、子どもの発病が先で、あとから親御様等に発病する場合もあります。
● 甲状腺の病気をむやみに怖がらないでください
甲状腺専門医による診察を受け、その医師の指示通りに受診していれば甲状腺の病気は決して怖くありません。
遺伝するのではないかと心配されるよりは、定期的に検査を受けて、その都度確かめることをお勧め致します。
高血圧や糖尿病も遺伝が関係する病気といわれていますが、甲状腺の病気はしっかり管理すればこれらの病気よりQOL(生活の質)を損ないません。
治るまでに時間のかかることはあっても、定期的に通っていれば普段と変わらずに生活ができますし、将来的に他の臓器に悪い影響が出てくることもありませんのでご安心ください。
● 妊娠や出産について
バセドウ病でも橋本病でも、母親の甲状腺機能がしっかりコントロールされていれば、普通の妊娠や出産と同じように考えていただければ大丈夫です。
ただし、おなかの赤ちゃんの発育には甲状腺ホルモンがとても大切な役割を持つため、妊娠中の甲状腺機能は変動しやすく、元の病気や妊娠の時期によってもコントロールの指標や目標が異なるため、妊娠中は普段よりもさらにこまめな受診が必要です。
妊娠中に病気が発覚したり、病気の最中に妊娠・出産したからといって、病気が遺伝しやすくなるわけではありません。
時々生まれて間もなくバセドウ病の症状が出る小児がいます。
これは新生児バセドウ病と呼ばれるあくまでも一時的なもので、出産時の母体中にあるTRAb(バセドウ病の原因である抗体)の濃度が高いことが原因と言われています。
遺伝が原因というわけではありません。
クリニック概要
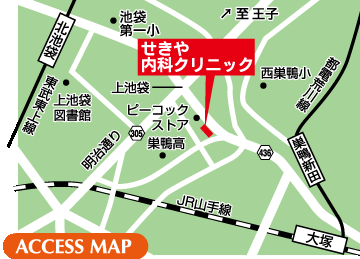
豊島区大塚駅、北池袋駅の内科
せきや内科クリニック
170-0012
豊島区上池袋1-37-22 レジディアタワー上池袋1F
電話番号:03-5980-7200
JR大塚駅、東武東上線北池袋駅徒歩9分
診療科目:内科 糖尿病内科 内分泌・代謝内科
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日・祝 |
|---|---|---|---|---|---|---|---|
| 9:00~13:00 | ● | ● | ▲ | ● | ● | ● | ー |
| 15:00~18:00 | ● | ● | ※ | ● | ● | ー | ー |
▲ 9:00~12:00
【休診】水曜午後、土曜午後、日曜、祝日
※受付は診療終了の15分前までになります。
※水曜午後は伊藤病院にて外来になります。